COMPLICANZE ORTOPEDICHE NELLA PERSONA CON ESITI DI LESIONE SPINALE
Le Paraosteoartropatie (POA) sono manifestazioni patologiche che possono colpire la persona con mielolesione.
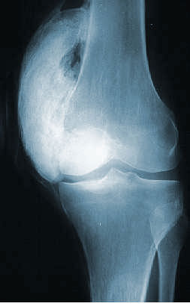
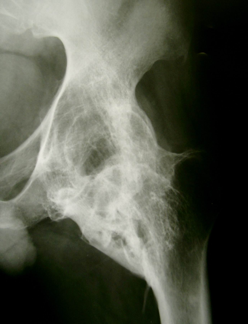
Sono costituite da neoformazioni ossee che si sviluppano nei tessuti molli periarticolari (tendini, legamenti e aponeurosi), senza interessare direttamente le articolazioni. Le localizzazioni più frequenti sono a carico del ginocchio (Fig. 1), dell’anca (Fig. 2), del gomito e della spalla. Le cause più accreditate sono rappresentate dai microtraumi meccanici (spasticità, immobilizzazione prolungata, mobilizzazioni inappropriate), dalle alterazioni del controllo neurologico del microcircolo periarticolare e da necrosi tessutale conseguente ad ischemia locale.
Fig.1: POA al ginocchio
Fig. 2: POA all’anca
Il quadro clinico è inizialmente dominato dai segni di una infiammazione locale (cute calda, edema, dolore se la sensibilità è indenne, a volte febbre); successivamente si osserva una limitazione della mobilità articolare più o meno severa che può determinare, a volte, anche una anchilosi (blocco) vera e propria dell’articolazione. Radiologicamente, nelle prime fasi, è possibile notare solo una tenue opacità dei tessuti periarticolari; con il progredire della malattia si osserva la comparsa, in corrispondenza delle articolazioni colpite, di neoformazioni di tessuto osseo.
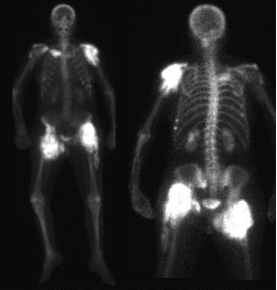
Per valutare l’evoluzione delle POA (fino all’arresto della crescita: “maturazione”) si utilizza il dosaggio delle fosfatasi alcaline ematiche e la scintigrafia ossea (Fig. 3).
Fig. 3: Scintigrafia ossea che mostra la presenza di POA ”attive” alle anche e a una spalla
La presenza delle POA, compromettendo la mobilità articolare fino all’anchilosi, può limitare i risultati dell’intervento riabilitativo, specialmente nel raggiungimento di una buona autonomia per il paziente; la POA predispone, inoltre, alla formazione di piaghe da decubito, alla lussazione articolare e alla pseudoartrosi.
Il trattamento delle POA non ha dato, fino ad ora, risultati molto soddisfacenti. Può naturalmente rivelarsi importante la prevenzione di posture scorrette a letto e in carrozzina. Altrettanto importanti sono gli esercizi di mobilizzazione articolare passiva e, dove possibile, attiva, che debbono comunque essere prudenti, precoci e ripetuti più volte al giorno: in tal modo viene preservato un grado di articolarità sufficiente ad un buon recupero funzionale o, quanto meno, può essere mantenuto un certo grado di libertà articolare. Le terapie farmacologiche e fisiche (ultrasuoni, ionoforesi, crioterapia, Rx-terapia) non hanno dimostrato alcuna efficacia. Il trattamento chirurgico trova indicazione quando una anchilosi non altrimenti risolvibile ostacoli gravemente il recupero funzionale. Va tenuto presente comunque che, se l’indicazione chirurgica non è corretta (in altri termini se la POA non ha raggiunto la completa “maturazione” e non ha cessato la fase di crescita), è molto elevato il rischio di recidive.
Altre complicanze sono rappresentate dall’osteoporosi, dalle fratture patologiche, dall’osteomielite e dalla scoliosi.
Osteoporosi
È costituita da una perdita di massa ossea (sali di calcio e proteine) determinata dall’immobilità e dall’assenza del carico. Le conseguenze sono un indebolimento meccanico delle ossa con facilità di fratture patologiche. La diagnosi è radiologica e di laboratorio. La prevenzione e il trattamento dell’osteoporosi consistono soprattutto nell’adozione di una dieta che garantisca un costante apporto di calcio e nella metodica applicazione di una serie di misure contro l’immobilità. Fra le più utili, la mobilizzazione precoce (attiva o passiva), il posizionamento in ortostatismo mediante gli apparati di verticalizzazione, la pratica costante di esercizi isometrici.
Fratture patologiche
Sono conseguenti ad osteoporosi. Le cause possono essere costituite da traumi (anche di lieve entità), cadute, mobilizzazioni inappropriate. Le sedi più frequenti sono il femore, la tibia, le vertebre. I sintomi sono rappresentati da tumefazione, deformità, aumento della spasticità. Il trattamento delle fratture patologiche viene attuato con la immobilizzazione in tutori o in gesso.
Osteomielite
È un’infezione dell’osso causata da fratture esposte e/o da piaghe da decubito. Le sedi sono solitamente le ossa lunghe e il bacino. I sintomi caratteristici sono: febbre, tumefazione, dolore (se la sensibilità è indenne), aumento della spasticità. La diagnosi è di tipo radiologico e laboratoristica.
L’osteomielite può determinare gravi conseguenze, come deformità ossee, fratture patologiche e setticemia. L’osteomielite richiede un trattamento farmacologico con antibiotici e, se necessario, di tipo chirurgico basato su escissione e drenaggio del segmento osseo colpito.
Scoliosi
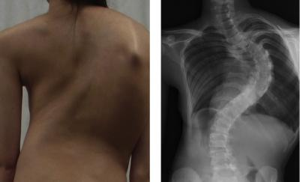
È una deformazione della colonna vertebrale in rotazione, cifosi e deviazione laterale (Fig. 4). Tra le cause più frequenti nella persona con mielolesione vanno annoverate una postura scorretta in carrozzina e/o in ortostatismo, e la paralisi della muscolatura del tronco. La diagnosi è clinica e radiologica. Tra le conseguenze più gravi si debbono includere la riduzione delle funzionalità cardiorespiratoria e la formazione di piaghe da decubito. La prevenzione e il trattamento della scoliosi impone un rigoroso controllo della postura e l’utilizzo di corsetti in tessuto morbido. Quando sia consigliabile o necessario, si potrà ricorrere anche all’intervento chirurgico.
Fig. 4: Scoliosi
Dott. Mauro Menarini
Consulente Fisiatra dell’Unità Spinale
Ospedale Sacro Cuore – Don Calabria